
Pierwszy matematyczny model rozprzestrzeniania się chorób zakaźnych podał w 1760 r. szwajcarski fizyki i matematyk Daniel Bernoulli. Na jego podstawie wskazywał na zalety wariolacji, czyli prewencyjnego zakażania ospą prawdziwą zdrowych ludzi. Polegała ona na aplikowaniu (przez wcieranie lub wdychanie) sproszkowanej wydzieliny chorej osoby, co przeważnie prowadziło do lekkiego przebiegu choroby i zapewniało ochronę przed poważną infekcją.
Notabene, wariolację Chińczycy stosowali już w XVI w., a według niektórych badaczy jej źródła mogą sięgać nawet do X w. p.n.e. Począwszy od 1796 r., za sprawą angielskiego lekarza Edwarda Jennera, wariolację zaczęto zastępować bezpieczniejszą metodą immunizacji – szczepieniami.
W drugiej połowie XIX w. opracowano szczepionki na wiele groźnych chorób, m.in. na dżumę, cholerę czy wściekliznę. Zrozumiano też, że infekcje są wywoływane przez mikroorganizmy, co zapoczątkowało „rewolucję higieniczną” obejmującą aseptykę i antyseptykę. Był to kamień milowy w rozwoju medycyny. Jednak charakterystyka ekspansji chorób zakaźnych wciąż pozostawała w dużej mierze niezrozumiała.
Sytuacja zaczęła się zmieniać na przełomie wieków za sprawą rozwoju teorii układów dynamicznych. Ta dziedzina matematyki, wyrosła z mechaniki klasycznej, zajmuje się opisem ewolucji w czasie rozmaitych układów złożonych – od maszyn, przez pogodę, po rynki finansowe.
Typową cechą modeli dynamicznych jest nieliniowość, która stanowi źródło zachowań chaotycznych. W największym skrócie oznacza to tyle, że małe zaburzenie warunków początkowych prowadzi do bardzo dużych zmian po upływie stosunkowo krótkiego czasu.
Taki właśnie ma charakter wybuch epidemii. Po początkowej fazie pozornie niewielkiego wzrostu zachorowań następuje dramatyczna eskalacja. Nawet jedna chora osoba może być źródłem ogniska epidemii obejmującego po czasie tysiące zakażonych.
Dynamika epidemii
Fenomen wybuchu epidemii udało się po raz pierwszy ująć w matematyczne ramy za sprawą szkockich naukowców Williama Ogilvy’ego Kermacka i Andersona Graya McKendricka. W 1927 r. zaproponowali oni stosunkowo prosty model dynamiczny, tzw. model SIR, opierający się na podziale populacji na trzy kategorie: podatnych (S) [ang. susceptible], zakażonych (I) [ang. infected] i usuniętych (R) [ang. removed]. Ta ostatnia bezduszna nazwa obejmuje zarówno tych, którzy wyzdrowieli i wykształcili odporności, jak i tych, których choroba pokonała.
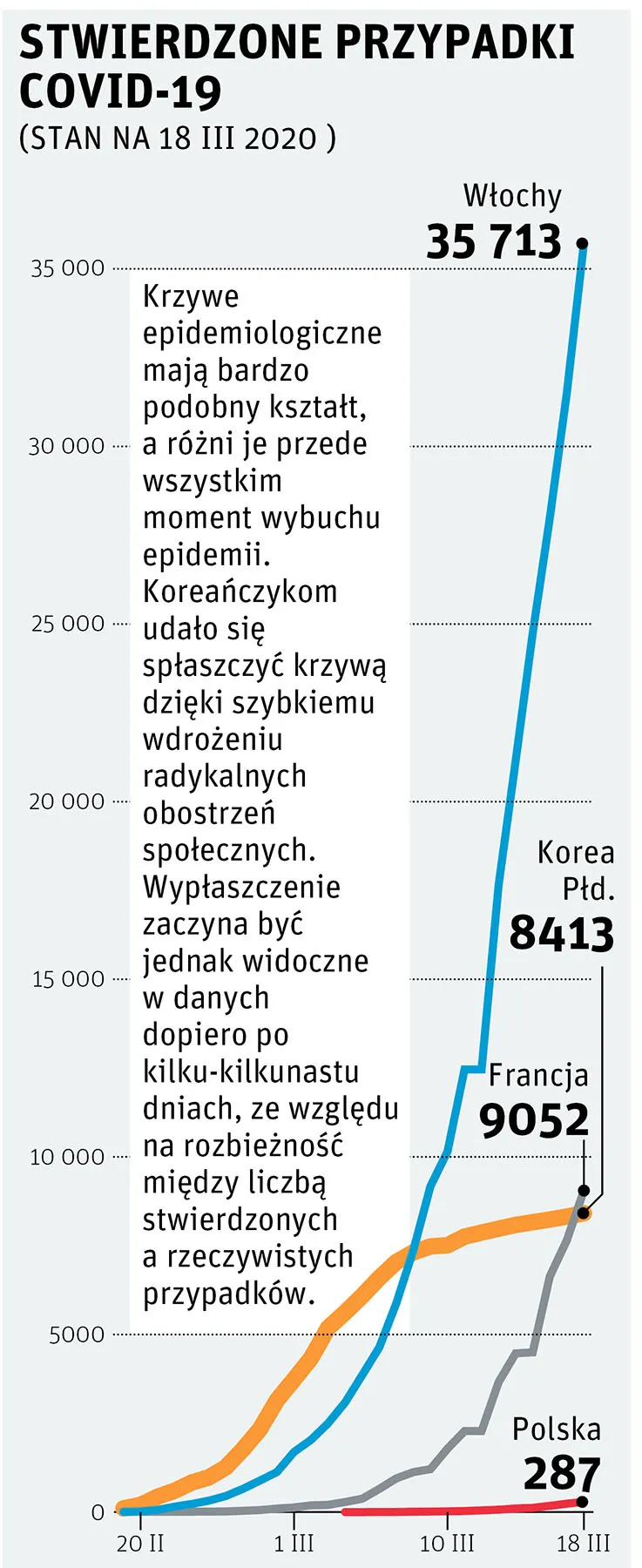
Na początku epidemii prawie całe społeczeństwo składa się z osób podatnych na chorobę, a tylko bardzo niewielką jego część stanowią zakażeni. Wraz z upływem czasu liczba zainfekowanych rośnie i pierwsze osoby umierają. Zaczynają się też pojawiać pierwsi ozdrowieńcy, którzy już nie zarażą się ponownie. Cały proces nabiera tempa, a liczba zainfekowanych rośnie lawinowo (konkretnie – wykładniczo). Po pewnym czasie następuje wysycenie, a liczba aktywnie chorujących zaczyna spadać. W momencie, w którym to się dzieje, duża część populacji już zachorowała. Epidemia wygasa całkowicie, kiedy znaczny procent społeczeństwa przejdzie chorobę – zdrowiejąc lub, niestety, umierając.
Dynamika epidemii zależy od kilku kluczowych parametrów. Najważniejszy z nich to tzw. współczynnik R0. Określa średnią liczbę osób, którym zainfekowany człowiek może przekazać chorobę. Epidemia wybucha, jeśli dla danej chorobyR0 jest większe od jedynki. Współczynnik ten determinuje tempo przyrostu liczby zakażonych, maksymalną liczbę osób chorujących równocześnie, a także procent populacji, która przejdzie chorobę. Im większa wartość R0, tym choroba jest groźniejsza i trudniejsza do opanowania.
Innym ważnym parametrem jest średni czas trwania choroby, który determinuje szerokość krzywej epidemiologicznej, czyli długość epidemii. Trzeba też pamiętać, że model SIR, choć dobrze ukazuje sedno sprawy, jest bardzo uproszczony. Realistyczne modele muszą uwzględniać jeszcze wiele innych kwestii. Zazwyczaj wyróżnia się czwartą kategorię (E) [ang. exposed], która bierze pod uwagę fakt, że osoby zainfekowane zaczynają zarażać dopiero po jakimś czasie – rzędu kilku dni. Kolejna sprawa to zależność parametrów od struktury demograficznej społeczeństwa (wieku, poziomu socjalizacji itp.), przestrzeni (gęstości zaludnienia, mobilności) i czasu. Ta ostatnia kwestia jest szczególnie ważna – jeśli aktywność czynnika chorobotwórczego zależy istotnie od temperatury czy wilgotności, to współczynnik zakażalności R0 będzie oscylować w czasie. A to oznacza, że epidemia może uderzać falami. Ze względu na mnogość czynników wpływających na parametry epidemii często konstruuje się także modele stochastyczne, czyli takie, w których dynamika może podlegać losowym zmianom.
Nieznane parametry
O parametrach epidemii koronawirusa SARS-CoV-2 wiemy wciąż dojmująco mało. Szacunkowe wartości współczynnika R0 wahają się od 1.4 do 3.9, a czas aktywnego zakażania może zawierać się w przedziale między 7 a 14 dni. Wiemy, że choroba jest groźniejsza dla osób starszych, ale mamy bardzo mgliste pojęcie o tym, jak może zachowywać się w różnych okresach i klimatach. Na dodatek mamy do czynienia z pandemią, obejmującą wiele ognisk choroby na całym świecie. W związku z tym szacunki dotyczące tego, jak długo będzie trwać epidemia, ile osób zachoruje i jaka będzie śmiertelność, to wróżenie z fusów.
Zgrubny obraz przedstawiony na rysunku obok jest jednak dość przejmujący. Wynika z niego, że nawet przy jednej zakażonej osobie na milion podatnych prędzej czy później może zachorować znaczny procent społeczeństwa, i to równocześnie. W końcu jednak epidemia wygaśnie, a większość populacji zyska odporność. Prawdopodobieństwo, że zachorują ci, którzy nie zostali wcześniej zakażeni, będzie bardzo niskie, a epidemia nie będzie miała pola do rozwoju.
To ostatnie zjawisko to tzw. odporność stadna. Jest to bardzo istotny efekt w kontekście szczepień powszechnych. Wynika z niego, że uodpornienie znacznej części populacji (zwykle ok. 93-95 proc.) zapewnia ochronę także tym, którzy nie mogą być zaszczepieni z przyczyn medycznych. Najbardziej optymistyczny scenariusz prowadzi do całkowitego wykorzenienia choroby, tak jak to się stało z ospą prawdziwą (co Światowa Organizacja Zdrowia ogłosiła w 1980 r.). Trzeba jednak pamiętać, że niektóre choroby, takie jak grypa, powracają sezonowo ze względu na mutacje powodujących je wirusów.
Ostatnia pandemia, tzw. świńskiej grypy, trwała od stycznia 2009 do sierpnia 2010 r. Według różnych szacunków zachorowało od 11 do 21 proc. całej populacji świata (ok. miliard ludzi!), a kilkaset tysięcy zmarło – a przecież życie toczyło się wtedy normalnie. O ile jednak dla modelu nie ma znaczenia powód, dla którego dana osoba została „usunięta z populacji” (wyzdrowiała czy zmarła), o tyle dla nas jest to kluczowe.
Świńska grypa, choć niebezpieczna i potencjalnie śmiertelna jak każda choroba, była jednak stosunkowo łagodna. Poziom śmiertelności nie odbiegał znacząco od tego dla „zwykłej” grypy, która dotyka nas co roku. Wszystko wskazuje jednak na to, że koronawirus SARS-CoV-2 jest bardziej zjadliwy. Bardzo wstępne szacunki wskazują na to, że ok. 20 proc. chorych wymaga hospitalizacji, w tym ok. 5 proc. intensywnej terapii. Specjaliści szacują, że poziom śmiertelności może zawierać się między 0,5 a 5 proc.
Szansa dla służby zdrowia
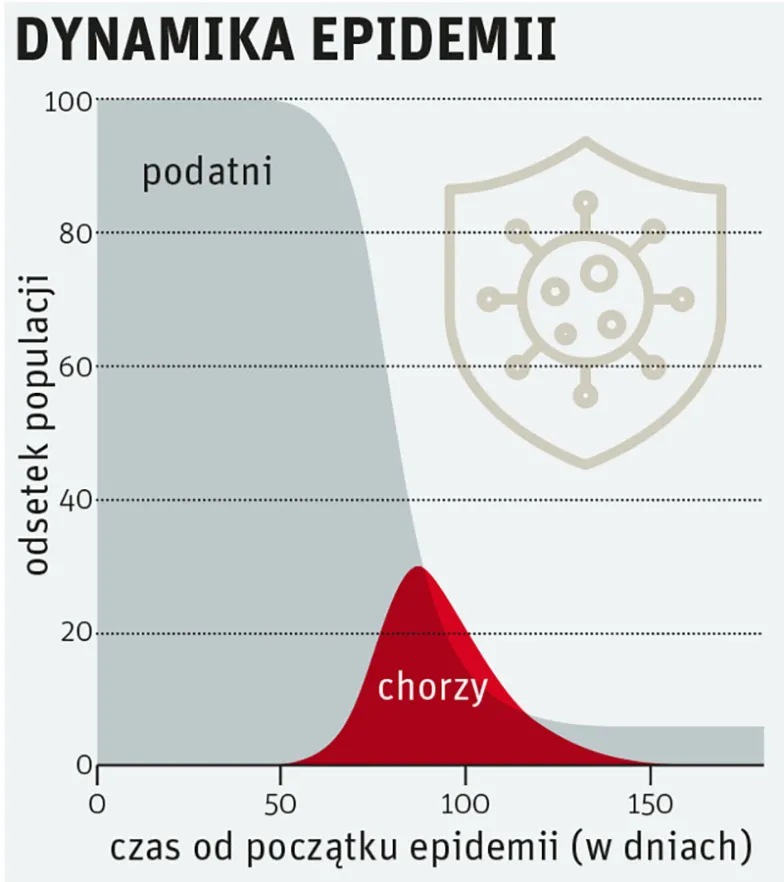
Modele epidemiologiczne, choć mogą przerażać swoją nieuchronnością, dają nam jednak jasne wskazówki, co należy robić. Rozumiejąc dynamikę epidemii, potrafimy przeciwdziałać eskalacji, nawet dysponując tylko fragmentaryczną wiedzą o jej parametrach. Walka toczy się o wypłaszczenie czerwonej krzywej z rys. 1. Współczynnik R0 określa liczbę osób potencjalnie zarażonych przez jednego chorego – ale my mamy wpływ na to, ilu ludzi rzeczywiście się zarazi! Dlatego trzeba redukować szansę na zakażenie wszelkimi sposobami – m.in. przestrzeganiem ścisłej higieny i ograniczaniem bezpośrednich kontaktów z innymi ludźmi. Dzięki temu możemy rozciągnąć epidemię w czasie i sprawić, że mniej ludzi będzie chorować jednocześnie. Jak bardzo jest to istotne, pokazuje tragiczny przykład Włoch. Równoczesna hospitalizacja kilku tysięcy osób nie stanowi dużego problemu w skali kraju, ale jeśli będą ich setki tysięcy, to żadna, nawet najlepsza na świecie służba zdrowia tego nie wytrzyma.
Tutaj pojawia się jeszcze jedno bardzo istotne pytanie: na ile dane, którymi dysponujemy, odzwierciedlają rzeczywistą liczbę przypadków? Ponieważ duża część infekcji spowodowanych koronawirusem SARS-CoV-2 przebiega łagodnie lub wręcz bezobjawowo, należy podejrzewać, że początkowo rejestrujemy tylko pewien ułamek wszystkich przypadków. Dane z chińskiego Wuhan wskazują, że przesunięcie krzywej epidemicznej uzyskanej z danych względem tej rzeczywistej wynosiło ok. 12 dni. To wszystko zależy oczywiście również od tego, jak dużo osób zostanie poddanych testom na obecność koronawirusa.
Dobra wiadomość jest taka, że środki zapobiegawcze zaczynają działać natychmiast, choć na wykresach możemy to zobaczyć dopiero po kilku-kilkunastu dniach. Im wcześniej i bardziej radykalnie zaczniemy się izolować, tym większa szansa na wypłaszczenie krzywej. Nie wolno nam też rozluźniać rygoru zbyt szybko, bo epidemia może powrócić. 18 marca nie zanotowano w Wuhan ani jednego nowego przypadku zachorowania, ale mimo to miasto ma pozostać zamknięte jeszcze przynajmniej przez dwa tygodnie.
Nie wiemy, jak będzie rozwijać się pandemia, a przedstawione dane mogą być już nieaktualne w momencie, w którym czytają Państwo ten tekst. Zaprezentowane modele epidemiologiczne pokazują jednak, że drastyczne środki zapobiegawcze są bardzo wskazane. Oczywiście, równolegle trwa walka po stronie medycznej. O to, żeby leczyć skuteczniej, i o to, żeby opracować szczepionkę.
Ta ostatnia pozwoliłaby nam oszukać model SIR i przeskoczyć natychmiast z kategorii „podatnych” na „usuniętych” bez szkody dla organizmu. ©
MICHAŁ ECKSTEIN jest fizykiem matematycznym, pracuje w Krajowym Centrum Informatyki Kwantowej w Gdańsku. Współpracownik Centrum Kopernika UJ.
CZYTAJ WIĘCEJ:
„Tygodnik Powszechny” – jedyny polski tygodnik społeczno-kulturalny.
30 tys. Czytelniczek i Czytelników. Najlepsze Autorki i najlepsi Autorzy.
Wspólnota, która myśli samodzielnie.




















