Każdego dnia w szpiku kostnym powstaje 100 miliardów nowych komórek krwi, mniej więcej tyle samo buduje naszą skórę. Ciało człowieka składa się z 80 organów zbudowanych z 10 bilionów komórek, które można podzielić na około 200 rodzajów. To wszystko powstaje z jednej komórki jajowej, do której kiedyś wniknął jeden plemnik. Komórka ta, zwana zygotą, dzieli się, i jeśli wszystko pójdzie zgodnie z genetycznym planem, na świecie pojawi się wkrótce kolejny organizm złożony z 10 bilionów komórek.
Komórki zmieniają swoje funkcje i specjalizują się, najczęściej aż do swojej komórkowej śmierci wykonując określone zadania. Za powstanie organizmu i jego ciągłą odbudowę odpowiadają komórki macierzyste. Po angielsku zostały nazwane znacznie bardziej obrazowo: stem cells, czyli komórki pnia.
Pień z kilkoma konarami
Po raz pierwszy termin „stem cell”, a właściwie w niemieckiej formie „Stammzelle” pojawił się w literaturze naukowej w 1868 r. Pracujący wówczas na Uniwersytecie w Jenie Ernst Haeckel był biologiem, ewolucjonistą i zagorzałym zwolennikiem teorii Karola Darwina. Jak wielu ówczesnych naukowców zajmujących się anatomią porównawczą i pochodzeniem gatunków pracował nad własną klasyfikacją istot żywych. Tworzył drzewa rodowe zwane Stammbaume, w których wykazywał pochodzenie współczesnych organizmów od wspólnych przodków. W jednej z tych prac pojawia się termin „Stammzelle”, oznaczający początkowo jednokomórkowy organizm, z którego powstały wszystkie chodzące, pływające i latające istoty na Ziemi. W 1877 r. Haeckel użył go także do opisu zapłodnionej komórki jajowej, z której powstają wszystkie komórki organizmu, co jest znacznie bliższe dzisiejszej definicji komórki macierzystej.
Nieskończone podziały
Jeśli wyobrazić sobie procesy podziałów komórkowych i różnicowania w postaci drzewa, komórki macierzyste stanowią gruby pień, od którego odchodzą coraz mniejsze gałązki – coraz bardziej wyspecjalizowane komórki. Przy czym komórki macierzyste różnią się pod kątem tego, ile rodzajów „gałązek” może z nich wyrosnąć. Pewnie więc lepiej myśleć o nich nie jako o samym pniu, ale także o jego najgrubszych konarach.
Z definicji komórki macierzyste spełniać muszą dwa kryteria. Muszą być zdolne do nieograniczonych podziałów i odnawiania populacji, a także muszą mieć możliwość różnicowania się w komórki budujące tkanki i spełniające określone funkcje w organizmie. Innymi słowy, komórka macierzysta musi podzielić się na taką, która dalej będzie macierzystą, i taką, która – pod wpływem aktywacji określonych genów i sygnałów z otoczenia – przekształci się w komórkę skóry, mięśnia, mózgu itp. Większość zwyczajnych, wyspecjalizowanych komórek ciała także potrafi się dzielić, ale tylko na taki sam typ komórek i tylko skończoną liczbę razy (zob. ramka). Komórki macierzyste są pozbawione tych ograniczeń.
Z embriologicznego punktu widzenia najistotniejszy jest podział komórek macierzystych ze względu na potencjał różnicowania się. Istnieją więc komórki toti-, pluri-, multi- i unipotencjalne.
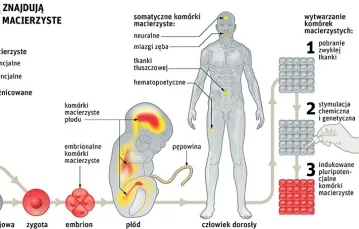
Komórkami o największym potencjale (najbardziej uniwersalnymi) są komórki totipotencjalne. Powstają z nich wszystkie typy komórek (co sugeruje przedrostek toti-), w tym łożysko, niezbędne w rozwoju płodowym. Komórkami totipotencjalnymi są zygota i komórki budujące zarodek, aż do piątego dnia ciąży, kiedy powstaje blastocysta, złożona z tzw. trofoblastu (prekursor łożyska) i skupiska pluripotencjalnych komórek macierzystych. Z nich również może powstać każda komórka organizmu, ale już nie łożysko (przedrostek pluri- oznacza „wiele”).
Komórka multipotencjalna jest prekursorem różnych typów komórek, ale wyłącznie w obrębie danej tkanki. Najmniejszą zdolność różnicowania się ma komórka unipotencjalna. Jest to tak zwana komórka prekursorowa (blast), powstaje z niej tylko jeden rodzaj komórek, np.: hepatoblast przekształca się w hepatocyt, budujący wątrobę.
Ze względu na pochodzenie komórki macierzyste można podzielić na dorosłe (somatyczne), które są multi- lub unipotencjalne, oraz toti- lub pluripotencjalne zarodkowe komórki macierzyste. Te pierwsze można znaleźć w wielu miejscach organizmu, gdzie odpowiadają za jego ciągłą odbudowę. W kryptach jelitowych odtwarzają nabłonek, który jest bez przerwy złuszczany przez masy pokarmowe, w warstwie podstawowej naskórka odtwarzają naskórek i warstwę rogową, w szpiku kostnym – krwinki itd.
Poszukiwania
O ile pierwsze użycie terminu „Stammzelle” można określić na osi czasu i wskazać jednoznacznie na jego twórcę, o tyle przyznanie zaszczytu odkrywcy komórek macierzystych nie jest takie proste. Pojęcie komórki macierzystej, jak już się przekonaliśmy, jest bardzo pojemne.
O rozwoju zarodkowym wiedzieli już starożytni Grecy. Arystoteles prowadził przecież badania nad embriologią zwierząt i tworzył teorie dziedziczenia. Prace nad komórką jajową i zygotą trwały w Europie od dawna. William Harvey, XVII-wieczny angielski lekarz, stworzył zasadę ex ovo omne vivum. Twierdził, że każde, w tym „ssacze” życie pochodzi z jaja. Komórkę jajową u ssaka jako pierwszy odkrył Niemiec Karl Ernst von Baer w 1827 r. Natomiast ludzka komórka jajowa została opisana już po drugiej stronie Atlantyku przez odkrywcę estrogenów, Edgara Allena, w 1928 r. Przełomowym badaniom nad zygotami poświęcili się uczniowie Ernsta Haeckla, bracia Oskar i Richard Hertwigowie. Komórki prekursorowe krwi (czyli komórki macierzyste o stosunkowo niewielkim potencjale różnicowania się) zidentyfikowane zostały przez Ernesta McCullocha i Jamesa Tilla u myszy w połowie XX w. Ci sami badacze przyczynili się także do wyekstrahowania komórek pnia i popchnęli naprzód przeszczepy szpiku.
Embrionalne komórki macierzyste myszy wyizolowano po raz pierwszy w 1981 r. Po mysich embrionach przyszła pora na ludzkie. W 1996 r. embriolog z Wisconsin James Thompson zebrał 36 ludzkich zarodków pozostałych po procedurze zapłodnienia in vitro i z 14 z nich udało mu się wyizolować komórki macierzyste. Osadzone w idealnych do rozwoju warunkach inkubatora wytworzyły kolonie. Następnie Thompson umieścił w mysich macicach pojedyncze ludzkie komórki macierzyste, z których powstały trzy listki zarodkowe, czyli komórki prekursorowe dla skóry, kości, krwi, mózgu, mięśni i wszystkich innych tkanek.
Badania nad zarodkowymi komórkami macierzystymi, czyli tymi o największym potencjale różnicowania się, otwierają drogę do wielu terapeutycznych zastosowań, ale wywołują etyczne kontrowersje. Od niedawna znana jest jednak metoda, która pozwala całkowicie zrezygnować z wykorzystywania zarodków.
W 2006 r. japoński lekarz Shinya Yamanaka (Nagroda Nobla w 2012 r.) opublikował w „Nature” pracę opisującą niezwykłe osiągnięcie – przekształcenie mysiej dorosłej komórki w komórkę macierzystą o podobnym potencjalne, co komórka zarodkowa. To trochę tak, jakby z jajecznicy, jajka ugotowanego na twardo albo omletu uzyskać z powrotem świeże jajko – z którego można przyrządzić dowolną jajeczną potrawę. Yamanace udało się znaleźć sposób, by tak posterować uaktywnianiem się konkretnych genów, by dorosłe, wyspecjalizowane komórki cofnąć w rozwoju.
W tym przypadku były to pobrane ze skóry myszy fibroblasty, które w normalnych warunkach przez resztę swojego komórkowego życia produkowałyby kolagen (białko zapewniające m.in. elastyczność ścięgien i skóry), nie mając żadnych szans, by zostać jakąś inną komórką organizmu.
Po czasie te wyspecjalizowane komórki cofały się w rozwoju do komórek macierzystych, mogących przekształcić się w dowolny rodzaj komórek organizmu. Przeprogramowane w ten sposób komórki macierzyste zaczęto nazywać „indukowanymi”. Rok później dwa zespoły: amerykański Thompsona i japoński Yamanaki stworzyły ludzkie indukowane pluripotencjalne komórki macierzyste (iPSC) z fibroblastów.
Metoda nie okazała się ani przesadnie droga, ani skomplikowana. Naukowcy na całym świecie wkrótce zaczęli ją udoskonalać sprawdzając, które dojrzałe komórki można przekształcić w iPSC, czym iPSC różnią się od embrionalnych komórek macierzystych i w jakie komórki można iPSC zróżnicować. Komórki macierzyste powstawały z keratynocytów, czyli komórki naskórka, hepatocytów występujących w wątrobie, limfocytów T pobranych z krwi obwodowej, a nawet z nerkowych komórek nabłonkowych uzyskanych z próbki moczu. Okazało się też, że iPSC nie różnią się praktycznie niczym od embrionalnych komórek macierzystych. Wyglądały tak samo pod mikroskopem. Produkowały te same białka i identyczne markery na swojej powierzchni. Tak samo mogły dzielić się w nieskończoność.
Cudowne terapie
Te wszystkie odkrycia, dokładne poznanie procesów różnicowania się komórek i ich przekształcania w komórki wysoko wyspecjalizowane, a także coraz większe możliwości edycji genów rozbudziły ogromne nadzieje. W przyszłości można wyobrazić sobie w zasadzie wszystko. Powszechny dostęp do najnowszej medycyny, hodowla narządów do przeszczepu w szalkach, wypełnianie martwic po zawale serca komórkami macierzystymi, odbudowa mózgu po udarze, regeneracja zwyrodniałych stawów i przerwanego rdzenia kręgowego. Niczym nieograniczona możliwość naprawy własnego ciała, wymiany zepsutych części, załatania kilku dziur.
W dzisiejszych czasach najważniejsza okazała się odbudowa szpiku kostnego u chorych na nowotwory krwi. Tacy pacjenci po bardzo intensywnej chemio- i radioterapii są niemal całkowicie pozbawieni własnego szpiku.
Co ciekawe, pierwsze próby terapeutycznego wykorzystania szpiku (i zawartych w nim komórek macierzystych, o czym jeszcze nie wiedziano) podejmowano na początku ubiegłego wieku. Szpik pobrany od zdrowych pacjentów był podawany doustnie, przez co jego efekt terapeutyczny można porównać do podania szpiku wołowego na toście z warzywami, czy choćby kaszanki. Pierwszy udany przeszczep szpiku wykonano w 1956 r. w Nowym Jorku pomiędzy bliźniakami, z których jeden zachorował na białaczkę. Dwa lata później we Francji Georges Mathé przeprowadził pierwszy przeszczep szpiku pomiędzy niespokrewnionymi osobami. Wówczas po terapii u sześciu pracujących wcześniej przy reaktorze jądrowym Jugosłowian wystąpiła choroba „przeszczep przeciwko gospodarzowi”. Komórki układu odpornościowego zawarte w przeszczepionym szpiku zaatakowały organizm biorcy. To wszystko odbywało się bez pełnego zrozumienia, czym właściwie są komórki macierzyste i jak działają.
Dopiero odkrycia wspomnianych wcześniej Tilla i McCullocha, a także kolejne dokonania naukowców, takie jak znalezienie innych źródeł macierzystych komórek krwi, opracowanie metod izolowania komórek macierzystych, stworzenie tzw. cytometru i wykrycie odpowiednich znaczników CD oraz białek sygnałowych kierujących rozwojem komórek macierzystych, pozwoliły na upowszechnienie terapii z wykorzystaniem tych komórek.
Okazało się, że poza szpikiem kostnym komórki macierzyste krwi (HSC) obecne są we krwi pępowinowej, a nawet we krwi obwodowej dorosłych osób. Wystarczyło więc opracować metodę uzyskiwania komórek macierzystych z pobranej z żyły krwi. Odpowiednio pozyskane od dawcy (którym może być sam pacjent), poddane pewnym procesom i zaaplikowane choremu komórki HSC potrafią w dość złożonym procesie zagnieździć się w niszy szpiku kostnego (w jamach szpikowych w kościach) i podjąć funkcję krwiotwórczą. Pacjent pozbawiony narządu, po przeszczepie komórek macierzystych znów go posiada.
Celem wielu naukowców stała się odbudowa uszkodzonych organów. Podjęto prace nad regeneracją właściwie wszystkich układów. Ten boom na medycynę regeneracyjną zaowocował wieloma istotnymi odkryciami.
W 2015 r. Komisja Europejska dopuściła do sprzedaży preparat Holoclar, w którym znajdują się komórki macierzyste rąbka rogówki. Ze zdrowego oka pacjenta pobiera się fragment rąbka, a zawarte w nim komórki macierzyste (unipotencjalne) namnaża i osadza na specjalnej membranie uformowanej w kształt nowej rogówki. Po usunięciu zniszczonej rogówki wszczepia się tę wyhodowaną.
Innym kierunkiem badań są próby pobudzenia dorosłych komórek macierzystych do podziałów i różnicowania. Sukcesem, na razie na niewielką eksperymentalną skalę, staje się wykorzystanie komórek macierzystych w leczeniu oparzeń. Prowadzone są też badania nad połączeniem przerwanego rdzenia kręgowego za pomocą takich komórek.
Takich terapii jest znacznie więcej. W 2018 r. w bazie PubMed pojawiło się blisko 30 tys. nowych artykułów naukowych na temat komórek macierzystych, a łącznie można ich tam znaleźć prawie 400 tys.
Próby stosowania tych terapii podejmowane są we wszystkich medycznych specjalizacjach od neurologii po ortopedię.
Złudne nadzieje?
Według wyszukiwarki clinicaltrials.gov obecnie na całym świecie trwa ponad 2300 badań klinicznych nad komórkami macierzystymi, ich efektywnością i skutkami. W tym twórczym chaosie, jak to często bywa, pojawiają się także metody pseudonaukowe. Wykorzystując nadzieję związaną z medycyną regeneracyjną, próbuje się sprzedać metody niesprawdzone i nieskuteczne, a czasem nawet groźne. W amerykańskiej prasie co jakiś czas przeczytać można informacje o nieudanych, „eksperymentalnych” terapiach komórkami macierzystymi. Jedna z głośniejszych spraw została nawet opisana w 2017 r. przez medyczne czasopismo „New England Journal of Medicine” (NEJM).
Trzy starsze kobiety zgłosiły się do jednej z klinik, których w USA w ostatnich latach powstało setki, by wziąć udział w próbie terapii zwyrodnienia plamki żółtej za pomocą komórek macierzystych.
Już od początku ten „eksperyment” mógł budzić podejrzenia, ponieważ przed leczeniem pacjentki miały wpłacić po 5 tys. dolarów na konto kliniki. Poważne i wiarygodne ośrodki naukowe nigdy nie pobierają opłat za zgłoszenie się do badań klinicznych.
U chorych okulistycznie kobiet wykonano odsysanie niewielkiej ilości tkanki tłuszczowej, by z niej wyizolować komórki macierzyste. Następnie wszczepiono te komórki do obu oczu jednocześnie, co również nie jest typową praktyką w badaniach klinicznych. Wkrótce kobiety straciły wzrok, bowiem taki zabieg wiąże się z niebezpiecznymi komplikacjami: odklejenie siatkówki, krwotoki do gałki ocznej itd.
Komórki macierzyste w pewnym sensie podzieliły los witamin C lub D3.
Niektórzy próbują leczyć nimi wszystko, od autyzmu po zaburzenia erekcji. W USA w drugiej dekadzie XXI w. powstały setki klinik oferujących właśnie takie leczenie. Według danych zebranych przez Leigh Turner i Paula Knoepflera, naukowców zajmujących się problemem nieuregulowanych terapii komórkami macierzystymi, w 2009 r. były dwie takie kliniki, a już w 2018 r. ponad 700. Najwięcej na Florydzie i w Kalifornii, gdzie często przenoszą się bogaci emeryci. Są łatwym łupem dla ośrodków oferujących wieczną młodość i długie życie bez nieuleczalnych chorób.
Profesor Józef Dulak, polski naukowiec od lat zajmujący się komórkami macierzystymi, w wywiadzie z października ubiegłego roku dla Polskiej Agencji Prasowej przestrzegał przed stosowaniem takich terapii: „Jeśli jednak ktoś wie, iż komórki macierzyste mogą przynosić świetny skutek w jednej chorobie – to nie wystarczy, żeby analogiczne terapie oferować do leczenia wielu innych chorób”. Coraz częściej także w Polsce pojawiają się kliniki na modłę zachodnią, oferujące za 2 tys. zł wygładzenie pomarszczonej twarzy z użyciem komórek macierzystych uzyskanych z krwi. Z kolei komórki pobrane z tłuszczu wyleczą stawy za 12 tys. Strony internetowe obiecują cuda, choć nie podają wielu faktów.
Profesor Andrzej Szczeklik, który jak nikt inny potrafił łączyć nowoczesną medycynę z humanistycznym i filozoficznym spojrzeniem, mówiąc o medycynie regeneracyjnej przytoczył kiedyś mit o Sybilli Kumańskiej. Apollo próbował uwieść Sybillę i obiecał, że spełni jej dowolne życzenie. Sybilla poprosiła o długie, tysiącletnie życie. Bóg spełnił jej życzenie, ale nie otrzymał w zamian jej serca. Sybillę spotkał gniew Apolla. A ponieważ nie poprosiła o wieczną młodość, starzała się w nieskończoność. Błagała Apolla o śmierć, ale obrażony bóg pozostał niewzruszony.
Komórki macierzyste uchyliły przed człowiekiem drzwi do wiecznego życia w zdrowiu, dały szansę na stanie się Sybillą Kumańską XXI w. – tysiącletnią i zawsze młodą. Problem w tym, że może być to droga złudna, a drzwi wciąż są tylko uchylone. ©

Liczba Hayflicka
Zarówno komórki macierzyste, jak i wiele wyspecjalizowanych komórek potrafią się dzielić – jednak tylko te pierwsze w nieskończoność. Leonard Hayflick określił liczbę podziałów, których dokonać może komórka, zanim umrze. Przyczyną tego ograniczenia są skracające się telomery, czyli końcowe fragmenty DNA, często określane symbolicznie jako skuwki sznurówek. Po każdym podziale komórkowym kawałek tych skuwek jest ucinany, aż w końcu dochodzi do uszkodzenia materiału genetycznego i śmierci komórki. Jest to jedna z przyczyn starzenia się organizmu, choć warto pamiętać, że nie jedyna. Liczba ta dla ludzkich komórek określona jest na około 50 podziałów. Jednak komórki macierzyste z Hayflicka i jego zasady nic sobie nie robią. Posiadają bowiem telomerazę, która po każdym podziale odbudowuje ucięte skuwki, nadając im upragnioną nieśmiertelność. ©
„Tygodnik Powszechny” – jedyny polski tygodnik społeczno-kulturalny.
30 tys. Czytelniczek i Czytelników. Najlepsze Autorki i najlepsi Autorzy.
Wspólnota, która myśli samodzielnie.