„Nie oddycha” – słyszę donośny głos Anny Kutery. Lekarka błyskawicznie zaczyna resuscytację noworodka, tuż obok położnych wypełniających ze spokojem dokumenty. Dołączają ratowniczki Asia i Paulina. Potrzebne są: lepsze światło, rękawiczki, przedłużacz. I dodatkowa dłoń do przytrzymania wąsów tlenowych. Są za duże, nie dla małych dzieci – ale innych nie ma.
Temperatura ciała spada, lecz serce wciąż bije. Trzeba improwizować – izolatorem ciepła, też jedynym dostępnym, jest folia spożywcza. Resuscytacja trwa już 42 minutę. Na zewnątrz słychać grzmot. Wiatr porywa wiszące w drzwiach moskitiery. Ktoś pospiesznie zamyka okno. Z nieba spada ściana deszczu. Trzy kobiety są jednak skupione na swoim pacjencie. Jeszcze jedno wkłucie. Ostatnia dawka adrenaliny. Ostatni oddech.
– Zrobiłyśmy wszystko – mówi jedna z ratowniczek. Dziś zajmowała się pacjentami na innym oddziale, na położniczy przyszła tylko kontrolnie. Nikt z lokalnego personelu nie zauważył, że noworodek przestał oddychać.
Koc, czyli inkubator
W szpitalu w Midigo w północno-zachodniej Ugandzie, w małym pokoju zaadaptowanym na oddział położniczy, mieści się kilkanaście łóżek. Ich właścicielki zmieniają się tak szybko jak pogoda u schyłku pory deszczowej. Na korytarzu mijam roześmiane matki, raczkujące dzieci, którym kilka godzin wcześniej urodził się brat lub siostra, i nonszalancko spacerujące kury.
Z maleńkiej izby wydobywają się ledwie słyszalne dźwięki najmłodszych pacjentów. Noworodki, zwykle wcześniaki, czekają położone na małym biurku, jeden obok drugiego. Często tylko na śmierć. Położne nie zawsze wiedzą, jak im pomóc. Zawijają je w grube koce, imitujące inkubatory, czasem podają tlen. Bywa, że na tym interwencje się kończą.
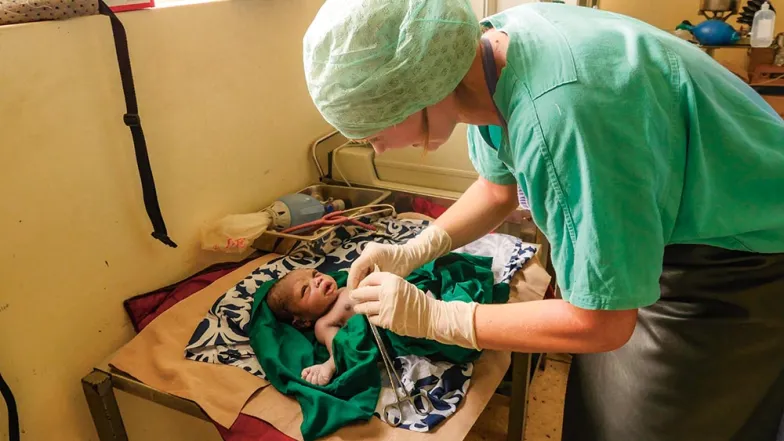
W Midigo, przez siedem dni w tygodniu, na trzech zmianach, pracują 42 osoby – odbierają porody, diagnozują malarię, wykonują badania. Przez dwa dni wykonują zabiegi i operacje.
Miesięcznie do szpitala zgłasza się ok. 2 tys. pacjentów. Większość to uchodźcy z Sudanu Południowego mieszkający w niedalekim Bidi Bidi, jednym z największych na świecie obozów dla uchodźców (obecnie żyje tu 227 tys. osób; w całej Ugandzie – 825 tys.). Od listopada 2018 r. uchodźcy kierowani są do szpitala na takich zasadach, jak inni mieszkańcy dystryktu Yumbe. W obozie są polowe kliniki, jednak Midigo, jako ośrodek referencyjny całego regionu, musi być gotowe na przyjęcie każdego pacjenta.
Wielu udaje się do przychodni z objawami malarii. Mechanizmy szybkiej diagnozy szpital ma opanowane perfekcyjnie. Wystarczy kilka minut, krótka konsultacja i już wypisywana jest recepta. Problem w tym, że badaniami zajmuje się tylko jeden lekarz. Pracuje codziennie.
Cięcia cesarskie i finansowe
Znacznie gorzej jest na oddziale położniczym. Uganda jest w czołówce państw z najwyższym współczynnikiem dzietności (wynosi 5,6). Podobnie jak sąsiednia Demokratyczna Republika Konga, z której przed lokalnymi walkami też uciekają ludzie.
Polki, które przyjechały do Midigo w ramach misji Medycznego Zespołu Ratunkowego PCPM, polskiej fundacji prowadzącej projekty humanitarne i rozwojowe, odczuły to już pierwszego dnia pracy. W ciągu dwóch godzin uczestniczyły w pięciu porodach, w tym trzech cesarskich cięciach. Kiedy weszły na salę, okazało się, że nie ma nawet igieł do znieczulenia.
– Jeśli zabraknie sprzętu i nie można go znikąd pożyczyć, trzeba improwizować – tłumaczy Michał Madeyski, szef ugandyjskiej misji.
Zamiast tzw. igły Tuohy do znieczulenia stosuje się wenflon. Źle wykonane znieczulenie może spowodować komplikacje, lecz inaczej się nie da. Zakupy sprzętu jednorazowego są robione raz na kwartał. Lekarze oszczędzają, jak mogą. Budżet szpitala, jaki zapewnia rząd Ugandy, to równowartość 42 tys. złotych rocznie, z czego część pokrywa utrzymanie szpitala. Pacjenci sami kupują rękawiczki jednorazowe.
– Jeden z pacjentów – opowiada Anna Kutera – w ciągu dnia połknął 15 tabletek diplofenacu, które kupiła mu rodzina, bo nie mógł znieść bólu nogi. Nikt mu nie wytłumaczył, ile powinien wziąć. W Midigo nie ma obchodów. Pacjenci nie dostają leków na czas, bywa, że nawet przez kilka dni nie zmienia się im opatrunków – mówi lekarka. Potwierdza to chory, starszy mężczyzna z moszną rozciągniętą niemal do kolan i opatrunkiem sprzed trzech dni.
Personelowi brakuje czasu. Przemęczone pielęgniarki tracą czujność. Lekarze, którzy wykonują pracę internistów, ortopedów i ginekologów zarazem (w Ugandzie studia medyczne obejmują wszystkie specjalizacje w ograniczonym zakresie), bywają bezsilni, gdy przypadek wymaga pogłębionej wiedzy.
Często kończy się to tragedią. To frustrujące, dlatego mało kto decyduje się na pracę tutaj – mówią zatrudnieni w szpitalu Ugandyjczycy. Zarabiają równowartość 600–800 złotych miesięcznie. Mieszkają na terenie szpitala, do domu nie opłaca się wracać. Lekarze z obozu Bidi Bidi śpią w namiotach, które w porze deszczowej zatrzymują wilgoć. Wielu rezygnuje.
Śmiech i cierpienie
Polska fundacja dostarczyła do szpitala pierwsze inkubatory i wybudowała tymczasowe domy dla personelu. Nasi ratownicy pomagali przez miesiąc. Przygotowali też wewnętrzny audyt, strategie rozwoju i szkolenia – m.in. z resuscytacji noworodków.
Od listopada 2018 r. w misji wzięło udział 11 Polaków – lekarzy, położnych, pielęgniarek i farmaceutów. Doświadczenie pobytu w Midigo trudno będzie zapomnieć.
– Noworodka urodzonego w zamartwicy [niedobór tlenowy prowadzący do śmierci – red.] wentylowałyśmy przez 40 minut na tzw. worku Ambu, czyli worku samorozprężalnym przeznaczonym do resuscytacji. W Europie byłoby to nie do pomyślenia. To przerażające – mówi Joanna Wasil, ratowniczka.
Pacjenci w Midigo wyglądają na pogodzonych z losem. W Sudanie Południowym i Kongu doświadczenia wojny i głodu to dla nich codzienność. Bezpośrednio dotknęły co drugiego. Na trawie przed szpitalem, który z daleka wygląda jak stara polska remiza, pacjenci siedzą w grupach, głośno rozmawiając i śmiejąc się. Chwytają dzień. Są wdzięczni, że ktoś chce się nimi zająć.
Paulina Sęk, ratowniczka z Krakowa: – Przyszłam zbadać chłopca, który w związku z urazem nogi był skazany na leżenie w środku. Gdy skończyłam, zobaczyłam, że za moimi plecami utworzyła się kolejka uśmiechniętych pacjentów. Każdy chciał, żebym go zbadała. Albo chociaż dotknęła stetoskopem.
Dziś, w ciągu jednej doby, zmarło trzech małych pacjentów. Żadne z rodziców nie dzieliło się cierpieniem. Jedna z matek łkała bezgłośnie.
To jej dziecka nikt tu nie zauważył. ©
Więcej informacji o działalności Medycznego Zespołu Ratunkowego na stronie pcpm.org.pl
Autorka pracuje w fundacji Polskie Centrum Pomocy Międzynarodowej.
„Tygodnik Powszechny” – jedyny polski tygodnik społeczno-kulturalny.
30 tys. Czytelniczek i Czytelników. Najlepsze Autorki i najlepsi Autorzy.
Wspólnota, która myśli samodzielnie.