Maria Hawranek: Dlaczego zajęła się Pani migreną?
Dr Ewa Czapińska-Ciepiela: Historia rodzinna. Mój tata jako młody neurolog stworzył w Krakowie przychodnię, w której leczył migrenę i padaczkę. Migrenę ma moja mama, a ja już jako nastolatka zaczęłam doświadczać aury migrenowej. Na studiach wszyscy uważali, że przyszli lekarze muszą być ze stali. Moja migrena trochę się nie wpisywała w te studia. Mam poczucie, że ona się w ogóle mało wpisuje w nasz świat.
Czym jest aura migrenowa?
Aura przepowiada przybycie migreny, przy czym takich przepowiadaczy jest więcej – rozdrażnienie, ochota na zjedzenie czegoś słodkiego lub słonego, częste oddawanie moczu lub ziewanie. To wszystko są tzw. objawy prodromalne, czyli przepowiadające, i każdy migrenik je ma. Natomiast aura migrenowa dotyczy 25 proc. osób, które mają migrenę, i może występować zmiennie – czasem się pojawia, czasem nie. Są trzy rodzaje aur: wzrokowa, czuciowa i afatyczna. Najczęstsza, wzrokowa, dotyczy 90 proc. osób, które miewają aury. To zaburzenie w polu widzenia – pojawia się w nim coś nadmiarowego, migającego, jakiś mroczek – świecący, kolorowy lub czarno-biały.
Taki powidok jak od patrzenia w słońce?
Coś takiego – i on też się przesuwa, tylko trochę wolniej niż powidok. Zwykle to jakaś figura geometryczna, nazywamy ją fortyfikacją. Przesuwa się do połowy pola widzenia, a za nią idzie niedowidzenie – połowa obrazu staje się czarna. Zazwyczaj to trwa od pół godziny do godziny, potem wygasa.
I po niej idzie kolejna aura?
Nie musi, ale może. Na przykład czuciowa – drętwienie stopy, ręki, mrowienie albo uczucie jak po poparzeniu pokrzywą. To mrowienie wędruje – zazwyczaj idzie w kierunku głowy, niezależnie od tego, czy wyszło z nogi, czy z ręki.
Można to chyba pomylić z udarem?
Tak, pacjenci przy pierwszym epizodzie często się stresują, wtedy najlepiej zgłosić się na pogotowie. Jeśli już ktoś ma diagnozę i wie, w jakiej sekwencji pojawiają się te objawy, to już się tak bardzo nie boi.
Aura afatyczna związana jest z mówieniem?
To niemożność mówienia albo rozumienia mowy. Pacjenci nie mogą czegoś powiedzieć, zrozumieć SMS-a albo go napisać.
Też łatwo pomylić z udarem.
Objawy są takie same. Różnica polega na tym, że w migrenie objawy następują po sobie. Czyli jak już zaniknie niedowidzenie, to pojawia się drętwienie. A jak zaniknie drętwienie, to pojawia się afazja.
Jednak większość osób nie doświadcza aury. Zatem jaki impuls sprawia, że się do Pani zgłaszają?
Migrena ma podłoże genetyczne, więc jak ktoś już miał ją w rodzinie, to się orientuje, czym może być ten straszny ból głowy. Ale impulsem do szukania pomocy jest siła bólu. Pacjenci cierpią. Czasami wcześniej potrafili ból przerwać lekami, ale w pewnym momencie przestały pomagać, wtedy się zgłaszają. Przychodzą też dlatego, że migrena trwa dwa-trzy dni, pojawia się często i zaczyna ich pozbawiać różnych wydarzeń życiowych czy choćby możliwości pracy. Bywają też zaniepokojeni dziwnością tego bólu, podejrzewają guza mózgu. Często trafiają do mnie pacjenci, którzy już od dawna szukają pomocy, ale ich problem pozostał nierozwiązany. Z badania „Migrena w Polsce”, które przeprowadziliśmy z innymi lekarzami zajmującymi się tą chorobą, wynika, że polscy migrenicy czekają średnio dwa lata od wystąpienia bólu, by pójść do specjalisty. Najczęściej zgłaszają się do lekarza rodzinnego albo od razu neurologa. Kolejne dwa lata czekają na poprawną diagnozę. W gabinecie często słyszą, że ból ma inne podłoże: zapalenie zatok, alergia, a może to stres – to ostatnie szczególnie często słyszą dzieci. Skoro pacjenci dwa lata czekają na poprawną diagnozę, to znaczy, że przez cały ten czas nie są też poprawnie leczeni.
Nawet jeśli otrzymują poprawną diagnozę, to mogą usłyszeć, że niewiele da się z tym zrobić.
Rzeczywiście, często pacjentki mi mówią, że po drodze usłyszały: taka pani uroda, nic się nie da z tym zrobić. Nadal rozpowszechnione jest przekonanie, że z migreną trzeba jakoś żyć. Mało kto wie, jak ją leczyć, choć to nie jest przecież wiedza tajemna. Lekarze często nie chcą się dowiedzieć, bo im się wydaje, że to jest taka mało ważna rzecz. Błahe schorzenie.
A przy tym dotyczące kobiet.
Trzy razy więcej kobiet niż mężczyzn cierpi na migrenę. Nasze hormony, ich gwałtowny spadek i wzrost w obrębie cyklu miesięcznego, przyczyniają się do tego, że geny migrenowe u kobiet częściej się aktywują. Wiele kobiet cierpi na migreny okołomiesiączkowe, okołoowulacyjne lub okołomenopauzalne.
Czy migrena to może być mityczny globus z XIX-wiecznych powieści?
Myślę, że tak. Albo melancholia – bo depresji wówczas nie diagnozowano. Osoba, która ma migrenę, zachowuje się dość specyficznie: chce leżeć w ciemnym i cichym pomieszczeniu, najlepiej w ogóle się nie ruszać, a już szczególnie głową, bo każdy ruch ciała tę migrenę nasila. Takie zachowanie pacjenta pozwala nam zresztą odróżnić migrenę od klasterowego bólu głowy.
A co to takiego?
Inny rodzaj bólu głowy, który jest tak dojmujący, że pacjent ma ochotę sobie coś zrobić – biega jak oszalały, z desperacji wali głową w ścianę, żeby tylko ten ból chociaż trochę zelżał. Ten ból z kolei częściej dotyka mężczyzn.
Jakieś inne niż płeć czynniki wpływają na migrenę?
Pora roku. Pacjenci gorzej czują się na wiosnę i pod koniec zimy. Jest to podobno związane z brakiem witaminy D, bo migrena w ogóle częściej występuje w naszej szerokości geograficznej, gdzie jest mniej słońca i pory roku są bardziej wyraźne. Z kolei w Skandynawii najgorszym momentem jest maj i czerwiec, gdy zaczyna się lato polarne. Nie do końca wiadomo, czemu tak jest. Na pewno na migrenę ma wpływ szyszynka, czyli ta struktura mózgu, która reaguje na ilość i intensywność światła. Z mojego doświadczenia wynika, że w Polsce zaostrzenia migreny są na wiosnę i jesienią, kiedy zachodzą największe zmiany pogodowe. Po burzach czy dużych skokach temperatur wszyscy pacjenci raportują, że mieli migrenę.
Mieć migrenę – to nie brzmi aż tak poważnie.
A według statystyk migrena jest najczęstszą przyczyną niepełnosprawności wśród młodych kobiet, jeśli weźmie się pod uwagę dni życia przeżyte z niepełnosprawnością. Niepełnosprawnością rozumianą w takim sensie, że nie możesz funkcjonować. Wykonywać pracy, zajmować się obowiązkami domowymi ani nawet sobą. Leżysz i nie jesteś w stanie nic robić.
Nie myślałam o tym nigdy w ten sposób. Miałam poczucie, że niepełnosprawność musi być trwała.
Nie musi. Powinniśmy o migrenie mówić w ten sposób, by podkreślać, że to nie jest taki sobie ból głowy, że pójdę na spacer i sobie pooddycham, to mi przejdzie. Wręcz przeciwnie – jak się przejdę na spacer z migreną, to prawdopodobnie ona się nasili. Bo będę iść, będzie świeciło mi w oczy słońce i pojawią się bodźce słuchowe.
Jaki procent populacji cierpi na migrenę?
Około 10-15 proc., według badania The Eurolight Project. Nie objęło ono Polski, ale sądzimy, że u nas jest podobnie.
Jak częste są epizody?
Bardzo różnie, mogą się nasilać lub odpuszczać w ciągu życia. Z reguły to kilka dni w miesiącu, ale migrena może pojawić się kilka razy w roku albo kilkanaście razy w miesiącu.
Proszę opowiedzieć o tym, jak ataki migreny utrudniają życie.
Pewna wykładowczyni dostaje migreny z aurą raz na jakiś czas. Ma aurę wzrokową i afatyczną. Przez trzy kolejne dni ma zaburzone widzenie i mówienie, i trudno jej się skupić. Od czasu do czasu ma ważny wykład. Boi się, że dostanie aury i nie będzie w stanie go wygłosić. Napady migreny pojawiają się raczej w momencie demobilizacji, ale mogłaby jej dostać np. dzień przed wystąpieniem. Dość szybko udało nam się dobrać skuteczne leczenie, również dlatego, że cierpiała na migrenę okołomiesiączkową, czyli raczej przewidywalną. W pozostałych momentach może brać lek, który przerywa objawy.
Opowiem też o pacjencie. Miał przewlekłą migrenę i bardzo go to zawstydzało. Że przecież on jest facetem, powinien być twardy. A żona go musi ratować albo nie potrafi czegoś zrobić w pracy przez ból głowy. Długo dobieraliśmy leczenie, bo miał skutki uboczne niemal wszystkich leków. W końcu udało się osiągnąć cel, jaki stawiamy sobie w terapii – o połowę mniej problemów z migreną. Dzięki temu przestał nadużywać leków doraźnych, z czym miał kłopot, i poprawił się jego ogląd samego siebie.
Na blogu „Okiem neurologa” obala Pani mity dotyczące migreny. Jakie są najbardziej szkodliwe?
Jednym z nich jest wspomniane już przekonanie, że migrenę da się rozchodzić. Ono wzbudza u pacjenta poczucie winy, że powinien jakoś sam sobie z tym poradzić, że widocznie robi coś niewystarczająco – za mało się rusza, a może je za dużo czekolady. Chcemy zawsze znaleźć przyczynę i trudno zaakceptować, że ma się po prostu predyspozycje – ale tak bywa.
Czyli to jednak jest uroda, ale z tą urodą można coś zrobić?
Można. Bo kolejny szkodliwy mit brzmi: trzeba cierpieć, taki los. Z migreną nie trzeba się męczyć, nie jesteśmy wobec niej bezradni. Trzeba pójść do lekarza i dopasować takie leki, które będą ją mogły doraźnie przerywać, albo włączyć leczenie zapobiegawcze, zależnie od częstotliwości jej występowania. Należy też pamiętać o chorobach współistniejących z migreną – 20 proc. migreników ma depresję. Z pewnością jest to związane również z tym, jak długo trwa diagnoza i jak często pacjenci są traktowani lekceważąco.
To znaczy?
Wizyta w systemie NFZ-owskim średnio trwa 15 minut, niezależnie od tego, czy jest pierwsza, czy druga. To czas i na wywiad, i na badanie. Jeśli w jednym i drugim nie pojawią się sygnały świadczące o tym, że dzieje się coś poważnego, zagrażającego zdrowiu lub życiu, to lekarz przepisuje jakiś lek przeciwbólowy, czasem dorzuci formułkę, że się od tego nie umiera. Na tym wizyta się kończy. Takie traktowanie wynika z braku czasu, braku wiedzy i chęci wgłębienia się w temat – do pewnego stopnia zrozumiałej, jeśli np. na SOR-ze trzeba się zająć bardziej naglącymi przypadkami. Z kolei w poradni często bywa, że pacjent lub pacjentka za każdym razem trafia do innego lekarza, czyli nie ma ciągłej obserwacji, tylko leczenie z doskoku.
Chciałabym wymienić jeszcze jedno szkodliwe przekonanie. Że migrenę można wyleczyć dbając o skądinąd ważne rzeczy: dobrą dietę, ośmiogodzinny sen, chodzenie do psychoterapeuty i fizjoterapeuty. Oczywiście to wszystko ma znaczenie, ale przez to, że migrena jest tak mało rozpoznana, bywa traktowana ezoterycznie. Pacjenci mogą przeczytać lub usłyszeć, że migrena to np. ukryte wewnętrzne konflikty z ojcem, które w ten sposób się manifestują. Może być tak, że np. traumatyczne wydarzenie z dzieciństwa przełoży się na tendencje do migreny przewlekłej, ale to nie znaczy, że wszystko wyleczymy psychoterapią, bo fizjologiczny mechanizm w mózgu już powstał i trzeba na niego zadziałać lekiem.
No właśnie – na czym ten mechanizm właściwie polega?
Migrena to rozkurcz naczynia oponowego. Impulsy idą z pnia mózgu na zewnątrz, powodując rozszerzenie naczyń oponowych. Pojawia się stan zapalny – naczynia się rozszerzają, co wywołuje ból, bo w okolicy znajdują się receptory bólowe. I to ból pulsujący, bo krew napływa do tego miejsca i jeszcze bardziej je rozciąga. Dlatego każdy ruch boli. Aby przerwać napad migreny – czyli nie tylko uśmierzyć ból, który może wrócić ze zdwojoną siłą, gdy skończy się działanie środków przeciwbólowych, ale całkowicie wyeliminować objawy – stworzono specjalne leki. Nazywają się tryptany. Zmniejszają stan zapalny okołonaczyniowy i powodują obkurczenie naczyń krwionośnych. Tylko że one nie działają punktowo. Zatem jeżeli ktoś ma problem naczyniowy – przebyte zawały, udary, miażdżycę czy nieuregulowane nadciśnienie – to nie powinien tych leków zażywać. Zwykle te schorzenia nie dotyczą młodych kobiet, choć trzeba je mieć na uwadze i pewnie dlatego lekarze się trochę tych leków boją.
Powiedziała Pani wcześniej, że pacjenci nie są poprawnie leczeni, nawet jeśli po kilku latach dostaną odpowiednią diagnozę.
Najczęściej przepisywanym lekiem przeciwbólowym – i to wyszło w naszym badaniu – jest lek z kodeiną. Kodeina uzależnia, dlatego nie jest rekomendowana w leczeniu migreny. Można ją wziąć doraźnie, ale często pacjent dostaje jedną receptę, która potem jest powielana. Niektóre leki z kodeiną nie wymagają recepty, więc pacjent nie ma ograniczeń w dostępie. Zanim się zorientuje, jest uzależniony. A na dłuższą metę kodeina powoduje przewlekłe bóle głowy.
Lek, który ma uśmierzyć ból głowy, powoduje jej przewlekły ból?
Tak, w długofalowym stosowaniu. Niestety tak jest z większością leków doraźnych, czyli stosowanych w napadach migreny. Udowodniono, że te, które zawierają kodeinę, powodują taki efekt najszybciej.
Najlepiej ich w ogóle nie stosować?
Tak. Dlatego próbujemy edukować, m.in. po to zrobiliśmy badanie „Migrena w Polsce”, które potwierdziło to, co wiemy z praktyki lekarskiej, mówię też o tym na każdym wystąpieniu na konferencji naukowej. Mogę zrozumieć, że taki lek przepisze lekarz pierwszego kontaktu, ale moje zdziwienie budzi fakt, że nadal przepisują go neurolodzy. Tryptany, czyli te doraźne leki stricte przeciwmigrenowe, o których opowiadałam, są dostępne na rynku od 30 lat. Nawet jeśli ktoś obawia się na zapas, że lek ten powoduje skurczenie naczyń krwionośnych, to mamy do dyspozycji nowe, jeszcze bezpieczniejsze leki.
Jakie?
Gepanty to najnowsza generacja leków doraźnych, które nie mają efektu naczynioskurczowego. Działają na jeden receptor, na jedno białko zapalne zwane CGRP, które możemy nazwać głównym neuroprzekaźnikiem migreny. U osób z migreną jego poziom rośnie wraz z napadem migreny, a jeżeli ktoś cierpi na przewlekłą jej odmianę, to w ciągu całego miesiąca poziom tego białka jest podwyższony. Jeśli poda się je komuś, kto jest podatny na migreny, to pojawi się u niego napad. Gepanty w pewnym sensie wyłączają to białko i kończą napad choroby jak skalpel.
Na podobnej zasadzie działają przeciwciała monoklonalne, czyli najnowszej generacji leki profilaktyczne stosowane w leczeniu migreny. Monoklonalność oznacza, że jedno przeciwciało działa przeciwko jednemu czynnikowi – czyli precyzyjnie. Wstrzykuje się je podskórnie, co blokuje białko CGRP albo jego receptor. Ponieważ białko nie może się związać z receptorem, cały szlak migrenowy nie może się dopełnić, to migrena nie powstaje albo zaczyna powstawać, ale kończy się sama. Oczywiście to nie tak, że nagle całkiem nie ma migreny, ale jednak u większości osób zdecydowanie zmniejsza się liczba jej napadów.
Leczenie jest kosztowne? Widziałam zrzutkę, na której proszono o 30 tys. zł na roczną terapię. Pieniądze zbierała wyczerpana dziewczyna, która żyje z migreną od 8 lat, a napady zabierają jej 15 dni życia w miesiącu.
Nie znam tej dziewczyny ani jej historii, ale byłabym ostrożna ze zrzutkami. Wiele osób, które uruchamia zrzutkę, niekoniecznie ma wskazania do danej terapii. Poza tym niektóre terapie można otrzymać w ramach ubezpieczenia. W 2022 roku NFZ uruchomił program leczenia tej choroby i do niego kwalifikują się osoby z przewlekłą postacią migreny. Zwykle leczymy ją dwiema grupami leków: przeciwdepresyjnymi i przeciwpadaczkowymi. To są leki tańsze, ale niekoniecznie gorsze. Nie każdemu pacjentowi od razu chcemy podać przeciwciała.
Dlaczego?
Bo wciąż nie wiemy do końca, jakie są długofalowe skutki ich stosowania – czyli co będzie za 10, 20 lat leczenia. Na razie próbujemy je odstawić po około półtora roku i zobaczyć, co w migrenie słychać, czy nadal jest taka, jaka była. Mamy pewne schematy leczenia i trzeba się nimi precyzyjnie posługiwać. Na terapię przeciwciałami monoklonalnymi trafiają zwykle te osoby, u których inna terapia nie zadziałała. Niektórzy nigdy nie mieli żadnej terapii i od razu chcą przeciwciał, bo słyszeli, że są najlepsze. To nie zawsze tak działa.
Ale ich koszt jest rzeczywiście tak wysoki? 30 tys. zł rocznie?
Są różne sposoby finansowania – np. program stworzony przez firmę, która produkuje przeciwciała. Jeśli by się chciało kupić je komercyjnie, to trzeba wydać co najmniej 1400 zł na miesiąc. W przypadku niektórych droższych preparatów koszt roczny może rzeczywiście wynosić 30 tys.
Zaskoczyło mnie, że w leczeniu migreny używa się botoksu, który kojarzył mi się tylko z medycyną estetyczną.
Toksyna botulinowa jest zarejestrowana w leczeniu migreny przewlekłej – ostrzykuje się nią całą głowę, kark i barki. W ten sposób blokuje się czynniki zapalne wydzielane z zakończeń nerwowych – m.in. wspomniane białko CGRP, ale również inne. Część pacjentów dobrze reaguje na to leczenie. Zmniejsza się liczba gwałtownych napadów migreny, problemów ze snem, reakcji na światło i dźwięki. Efektem ubocznym jest wygładzenie zmarszczek, bo czoło też się ostrzykuje.
Tylko my rozmawiamy o najnowszych terapiach – i wspaniale, że są dostępne – ale mnie wciąż dość często się zdarza, że pacjent trafia do mnie po latach zmagań z chorobą, a ja mu zapisuję pierwszy lek z listy rekomendowanych, który ma 50 lat, i objawy ustępują. Nadal pacjenci są leczeni lekami, które szkodzą albo nie pomogą. To absurdalne, że leczenie migreny często odbywa się na zasadzie medycyny ludowej, co jest pokłosiem przekonania: taka pani uroda, to jest globus histericus, damy więc coś, co wywoła efekt placebo, i będzie dobrze. Potrzebujemy zmian już na etapie studiów – my na specjalizacji neurologicznej mieliśmy może jeden wykład o migrenie, na egzaminie – dwa pytania. To spłaszcza gigantyczną skalę problemu do jednego rozdziału w książce.
Cannabis działa w leczeniu migreny?
Nie wiadomo. Rzetelnych badań jest wciąż za mało i mają sprzeczne wyniki, a efekt placebo jest olbrzymi. Nasz rynek suplementów jest zaś taki, że można prawie wszystko sprzedać i nikt nie będzie sprawdzał skuteczności.
Mówi się także o migrenach brzusznych. Czym one są i kogo dotykają?
To również rozkurczenie naczyń, stan zapalny i związany z nim ból, tyle że tworzy się w jelitach. Przypomina kolkowy ból brzucha, taki gdzieś na środku, impuls do tego bólu również pojawia się w mózgu, nie w brzuchu, w związku z tym tej migrenie zwykle nie towarzyszą biegunki, ale mogą występować wymioty, nadwrażliwość na światło i hałas.
U dorosłych zdarza się rzadko, ale u dzieci często właśnie tak zaczyna się historia z migreną. Trudno ją zdiagnozować, zwykle dzieci i ich rodzice słyszą, że to stresowy ból brzucha, i na tym koniec. Jednak jeśli dziecko często skarży się na bóle, a jednocześnie w rodzinie czy w szkole nie szaleją infekcje żołądkowo-jelitowe, warto zacząć dochodzenie. Dość często te objawy pozostają niewyjaśnione do momentu dorosłości. Dopiero gdy pytam dorosłych pacjentów o kolkowe bóle brzucha w dzieciństwie, to nagle sobie przypominają, że bywało, że całą noc z tego powodu nie spali.
Jak Pani żyje ze swoją migreną?
Mam ją okiełznaną. Jedynym problemem pozostaje zmiana klimatu. Kiedy jadę choćby nad morze, mam wrażenie, że nie tylko na zewnątrz, ale również w mojej głowie dzieje się wtedy cała ta zmiana ciśnienia, temperatury i wszystkich innych warunków atmosferycznych. Natomiast umiem się tym zaopiekować.
Jak?
Na wyjazdy biorę, na wszelki wypadek, całą kosmetyczkę leków. Robię też szereg oczywistych już dla mnie rzeczy: staram się regularnie odżywiać i nawadniać, niezależnie od tego, czy jestem w domu, w pracy czy w podróży, bo głód i odwodnienie szybko powodują ból głowy. Jem mniej słodyczy. Śpię regularnie i przez odpowiednią liczbę godzin – nie wstanę na samolot o 6 rano, bo wiem, że wtedy cały dzień będzie mnie boleć głowa. Dbam o to, żeby nocą było ciemno, żeby stymulować produkcję melatoniny, a na wyjazdy biorę opaskę na oczy. Jeśli mam podejrzenie, że mnie będą drażnić jakieś zapachy – choćby hotelowe pościele uprane w mocno pachnącym płynie – to biorę swoją pościel. Na początku to się może wydaje kłopotliwe, a komuś z zewnątrz nadmiarowe, ale ja to mam już po prostu przetestowane, a opiniami się nie przejmuję. Ważne jest, żeby znać siebie i wiedzieć, czego się potrzebuje.
Jest coś jeszcze, co chciałaby Pani powiedzieć polskim migrenikom?
Łączcie się! Z moich obserwacji wynika, że aby rozmaite zmiany zaszły w opiece zdrowotnej, potrzebne są nie tylko starania środowiska lekarskiego, ale też organizacji reprezentujących pacjentów. Leczę też chorych na padaczkę, która jest co najmniej 10 razy rzadszą chorobą – dotyka 1 proc. społeczeństwa, ale są to ludzie świetnie zorganizowani: mają fundację, spotykają się z ministrami zdrowia, chodzą do telewizji, piszą petycje. A migrenicy, mam wrażenie, sami nie doceniają swojej choroby i w związku z tym nie czują, że mogą coś w jej obszarze zmienić. Domagajcie się lepszej opieki, a przede wszystkim wykrywania choroby na jej wcześniejszych etapach.
MIGRENA – wedle klasyfikacji WHO – to jedna z chorób „najbardziej upośledzających nasze codzienne życie”. Nawet 4 proc. wszystkich konsultacji u lekarzy rodzinnych dotyczy przewlekłych bólów głowy, choć badacze zwracają uwagę na niedoszacowanie tej liczby – wiele osób cierpiących na migrenę po prostu nie zgłasza się po poradę lekarską, próbując leczyć się preparatami dostępnymi bez recepty i w efekcie – nadużywając ich.
Na migrenę może chorować nawet 15 proc. populacji, co w Polsce przełożyłoby się na 6 mln osób. Najczęściej chorują ludzie w wieku 25-55 lat, czyli w okresie największej aktywności zawodowej. W badaniu przeprowadzonym w USA stwierdzono także większe rozpowszechnienie migreny wśród osób o niskich dochodach i niższym poziomie wykształcenia, co sugeruje, że migrena znacznie utrudniała im proces nauki i zdobywanie doświadczenia zawodowego. Nic dziwnego: bóle migrenowe zmniejszają naszą wydajność w pracy albo prowadzą wręcz do konieczności rezygnacji z niej.
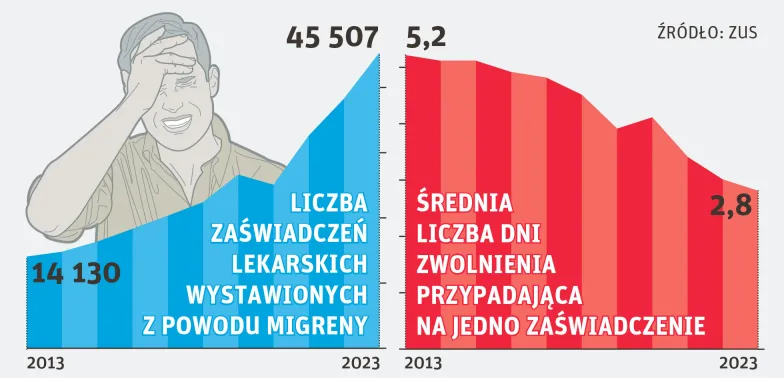
Z danych ZUS wynika, że rocznie z powodu migreny wystawia się zwolnienia na łącznie ponad 100 tys. dni (tylko w zeszłym roku wystawiono ponad 45 tys. zwolnień na prawie 129 tys. dni – zob. wykres powyżej). Tymczasem, jak twierdzą specjaliści, efektywność pracy osób cierpiących na migrenę jest mniejsza przez co najmniej połowę dni roboczych w miesiącu.
MOch / na podst. publikacji Polskiego Towarzystwa Bólów Głowy

Zmiany nasilenia migrenowych bólów głowy u kobiet pojawiają się w czasie miesiączki, w ciąży i połogu, podczas karmienia piersią oraz w okresie menopauzy.
MIESIĄCZKA. Około 10–20 proc. kobiet doświadcza pierwszego napadu migreny w tym samym roku, w którym pojawia się u nich pierwsza menstruacja. Ataki migreny u kobiet cierpiących na migrenę miesiączkową i migrenę zależną od miesiączki pojawiają się mniej więcej dwa dni przed krwawieniem i mogą trwać nawet do trzeciego dnia miesiączki. Objawy tego rodzaju migreny ustępują dopiero w okresie przekwitania. Są one znacznie bardziej nasilone niż objawy migreny, która nie towarzyszy miesiączkom. Dodatkowo u kobiet chorujących na migrenę miesiączkową często występują mdłości i wymioty, taka migrena słabiej poddaje się również leczeniu.
CIĄŻA może przynosić ulgę kobietom cierpiącym na migreny, ponieważ podwyższone stężenie estrogenów i endogennych opioidów podnosi próg bólu, a stabilny poziom hormonów eliminuje główny czynnik wywołujący ataki. Po porodzie wskaźnik nawrotów ataków migreny wzrasta, zwłaszcza w 1. miesiącu. Czynnikiem sprzyjającym nawrotom napadów migreny jest także zaprzestanie karmienia piersią.
MENOPAUZA. Kobiety w średnim wieku częściej chorują na migrenę. Szacuje się, że w populacji 40-latek częstość jej występowania sięga nawet 25 proc. Mniej więcej po upływie dwóch lat po ustaniu miesiączkowania dolegliwości migrenowe ustępują u około 70 proc. kobiet, jednakże w tym czasie pojedyncze napady migreny mogą być silniejsze.
MOch / na podst. artykułu dr hab. n. med. Izabeli Domitrz „Migrena u kobiet – hormony, antykoncepcja, ciąża”, CNS Reviews 2019

Ewa Czapińska-Ciepiela – doktor nauk medycznych, neurolożka, specjalistka od padaczki i migreny, absolwentka Wydziału Lekarskiego Uniwersytetu Jagiellońskiego – Collegium Medicum. Stypendystka Polskiego Towarzystwa Naukowego, Europejskiej Akademii Neurologii i Europejskiej Federacji Bólów Głowy. Członkini Fundacji „Polki w medycynie”. Pracuje w Centrum Leczenia Padaczki i Migreny w Krakowie. Szkoli lekarzy w Polsce w leczeniu bólów głowy. Prowadzi bloga popularnonaukowego na temat migreny i padaczki www.okiemneurologa.pl, a także edukacyjny profil dla pacjentów na Facebooku i Instagramie o tej samej nazwie.
„Tygodnik Powszechny” – jedyny polski tygodnik społeczno-kulturalny.
30 tys. Czytelniczek i Czytelników. Najlepsze Autorki i najlepsi Autorzy.
Wspólnota, która myśli samodzielnie.