W ciągu ostatniej doby dr Łukasz Jankowski, prezes warszawskiej Okręgowej Izby Lekarskiej, odebrał trzy telefony z prośbą o pomoc na oddziałach covidowych. Wszędzie brakuje ludzi. Zdarza się, że karetki wożą pacjentów od placówki do placówki, nie znajdując dla nich miejsca. Sytuacja na Mazowszu jeszcze nie jest krytyczna: region ten dysponuje najszerszą bazą szpitali w kraju, a do ponad jednej trzeciej nowych infekcji koronawirusem wciąż dochodzi w województwach podlaskim i lubelskim. Ale Jankowski nie ma wątpliwości: to kwestia czasu, by kryzys związany z czwartą falą pandemiczną rozlał się na cały kraj.
Niedoszacowanie
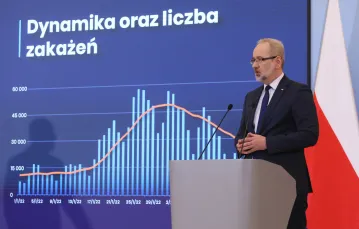
20 października liczba raportowanych zakażeń SARS-CoV-2 skokowo wzrosła do 5559, a minister zdrowia Adam Niedzielski ocenił, że to „eksplozja pandemii”. Kiedy zamykamy ten numer „TP”, liczba zakażonych sięga 8,4 tys. Liczby te niewiele mówią o realnej wysokości fali: eksperci radzą mnożyć je przez 5, inni nawet przez 8. W Polsce przeprowadza się bowiem bardzo mało testów na obecność koronawirusa. Dziennie raportuje się ich w ostatnich tygodniach 40-60 tys. Wykonując 1,15 testu na tysiąc mieszkańców, jesteśmy w ogonie Europy: wskaźnik ten dla Bułgarii wynosi – 3,4, dla Francji – 4,6, dla Austrii – 36,6.
– Oficjalne dane nie odzwierciedlają poziomu transmisji wirusa w populacji – mówi Rafał Halik, epidemiolog i specjalista zdrowia publicznego z Zakładu Monitorowania i Analiz Stanu Zdrowia Ludności NIZP-PZH. – Wynika to ze strategii testowania, które jest właściwie wyrywkowe, stosowane u pacjentów ostro przechodzących infekcję albo podczas przyjęć do szpitali czy w ogniskach epidemicznych. Ponadto wiele osób zaszczepionych nie chce się testować. Uważają, że nie po to się kłuli, by teraz, w razie pozytywnego wyniku, trafić na izolację.
– Z pewnością możemy mówić o niedoszacowaniu – zgadza się Tadeusz Jędrzejczyk, dyrektor Departamentu Zdrowia Urzędu Marszałkowskiego Województwa Pomorskiego, lekarz, prezes Centrali NFZ w latach 2014-16. Zarazem uważa, że potencjał obecnej fali jest niższy niż poprzednich. – Połowa populacji jest zaszczepiona, w przypadku osób starszych ten poziom jest jeszcze wyższy – tłumaczy. – Znakomita większość ozdrowieńców osiągnęła także odporność „naturalną”, co nawet wobec nowych mutacji zapewnia ochronę dzięki zjawisku odporności krzyżowej.
Kształt fali
Czwarta fala będzie więc zapewne niższa, ale może za to dłużej potrwać. Tak Rafał Halik odczytuje prognozy Interdyscyplinarnego Centrum Modelowania Matematycznego i Komputerowego UW (ICM). – Fala będzie miała długi, powoli opadający szczyt. Może jednak się pojawić jakiś game changer, np. kolejny wariant koronawirusa, co jest prawdopodobne, jeśli się weźmie pod uwagę jego biologię – mówi epidemiolog. – Na kształt fali ma też wpływ poziom odporności populacyjnej. Według raportów OBSERCO (Ogólnopolskiego Badania Seroepidemiologicznego) przeciwciała anty-SARS-CoV-2 ma połowa mieszkańców Polski w wieku powyżej 20 lat. Odsetek ten kształtuje się od 36,4 proc. w grupie wiekowej 20-39 lat, aż do 82,7 proc. wśród osób 70+. Ta odporność jednak będzie się zmniejszać z czasem, co też wpłynie na kształt fali.
KORONAWIRUS I COVID-19: CZYTAJ WIĘCEJ W SERWISIE SPECJALNYM
Halik doradza ostrożność w porównywaniu obecnej sytuacji do tej sprzed roku. – Ta fala wiąże się z zupełnie innymi uwarunkowaniami epidemiologicznymi z powodu dominacji wariantu Delta. Do tego dochodzą zjawiska psychologiczne i socjologiczne, jak zmęczenie epidemią, niechęć do przestrzegania zasad sanitarnych czy skłonność zaszczepionych do bagatelizowania ryzyka infekcji.
Delta
Europę atakuje dziś głównie wariant Delta koronawirusa SARS-CoV-2, wykryty pierwotnie w Indiach. Jego cechy, przede wszystkim ogromna zakaźność, spowodowały, że w ciągu kilku miesięcy zdominował poprzednie warianty.
Kogo atakuje Delta? – Znaczna część populacji, zwłaszcza starszej, która była bardziej podatna na infekcję, jest obecnie zaszczepiona. Dzisiaj chorują w większym stopniu młodsi, ze słabiej wyszczepionych roczników, a także dzieci – mówi dr hab. Wojciech Feleszko, immunolog, pediatra i specjalista chorób płuc z Warszawskiego Uniwersytetu Medycznego. – Przy pierwszych dwóch falach były one izolowane w domach, a w tej chwili wszystko puszczono na żywioł: otwarto przedszkola i szkoły, a władze nie ustaliły klarownych reguł sanitarnych. Skutek był łatwy do przewidzenia. Co ciekawe, jak dotąd w krajach o dużym stopniu zaszczepienia wysoka liczba zakażeń nie przekładała się na znaczący wzrost liczby zgonów. W Polsce jednak może być inaczej, gdyż zaszczepiła się niewiele ponad połowa populacji, a to zdecydowanie za mało. Nadal więc umierać będą w Polsce i starsi, i młodsi, ale wyłącznie ci, którzy nie skorzystali ze szczepienia. W moim szpitalu przez półtora miesiąca walczył o życie 15-latek z Podlasia. Dzięki nadludzkiemu wysiłkowi lekarzy udało mu się opuścić OIOM, ale jego płuca, zniszczone przez wirusa, prawdopodobnie nigdy już nie umożliwią mu cieszenia się sportem czy turystyką. Jego rodzina „obawiała się szczepionki”...
Trzydziesta dawka
Do końca października pełny schemat szczepień przeciw covid przyjęło ok. 53 proc. Polaków. Daleko nam do Niemiec (66 proc.), Włoch (71 proc.) czy europejskiej rekordzistki Portugalii (87 proc.). Żeby ten wynik nieco podbić, politycy lubią do liczby zaszczepionych dodawać ozdrowieńców. Jest to jednak zabieg karkołomny. – Wielu ozdrowieńców z pierwszej fali w 2020 r. ma najprawdopodobniej bardzo słabą odporność – mówi Rafał Halik. – W modelach matematycznych spotkałem się z założeniem, że poziom odporności spada w tempie 5 proc. wartości początkowej na miesiąc. W Rumunii jest bardzo dużo ozdrowieńców, a odsetek zaszczepionych wynosi 30,2 proc. A jednak czwarta fala niemal zupełnie zablokowała system ochrony zdrowia.
Na ile więc zabezpieczają nas szczepienia? – Przyjęcie nawet jednej dawki lub przechorowanie covidu wytwarza odporność na zakażenie i niemal eliminuje ryzyko wystąpienia powikłań – tłumaczy dr hab. Feleszko. – Taki zaszczepiony organizm jest w stanie zlikwidować wirusa we wczesnym etapie zakażenia. Patogen albo nie jest w stanie zagnieździć się w drogach oddechowych, albo, jak wariant Delta, może częściowo przełamać odporność po jednej lub dwóch dawkach, i zacząć się namnażać w górnych drogach oddechowych. Wówczas pojawiają się objawy przypominające przeziębienie lub grypę, ale nie dochodzi do powikłań w płucach i innych narządach, nie ma ryzyka wystąpienia zakrzepów.
Pojawienie się Delty zmieniło reguły gry w kwestii odporności. Dr hab. Feleszko: – W czasie, kiedy opracowywano szczepienia przeciw covid, badania kliniczne wykazywały ich skuteczność na poziomie 96-97 proc., co oznacza, że taki odsetek zaszczepionej populacji był odporny na zakażenie. Kilkuprocentowa grupa mogła więc ulec infekcji, ale w ich przypadku nie kończyła się ona ciężkim przebiegiem choroby. Okazało się jednak, że odporność z biegiem czasu się zmniejsza. Tymczasem wariant Delta jest nie tylko bardziej zakaźny, ale potrafi, jak w przypadku trenera Paolo Sousy, przełamywać odporność poszczepienną, ochrona po dwóch dawkach szczepionki sięga zaledwie 75 proc. Ale znowu: nie przekłada się to na ciężkie powikłania i zgony. Według piśmiennictwa naukowego pacjenci hospitalizowani i umierający to w 99 proc. ludzie niezaszczepieni.
Wiele wątpliwości dotyczy tego, jak długo trwa odporność. W internecie powstają memy o dziesiątej i trzydziestej dawce szczepionki. – Po zetknięciu się z wirusem lub szczepionką, która imituje sytuację zakażenia, w naszym układzie odpornościowym na lata zostają tzw. komórki pamięci – tłumaczy specjalista. – Po epidemii SARS w 2003 r., kiedy testowano pierwsze szczepionki mRNA, komórki pamięci wykrywano nawet po 10 latach. Sądzono więc, że odporność jest trwała. Teraz jednak, kiedy mamy możliwość obserwacji bardzo dużych populacji, okazało się, że spostrzeżenia laboratoryjne nie pokrywają się z klinicznymi. Innymi słowy: nawet po dwóch dawkach szczepionki i przy wykrytych przeciwciałach nadal u części osób dochodzi do zakażenia. Trzecią dawkę zdecydowano się podawać z tego względu, że poziom odporności populacyjnej był wciąż niewystarczający, by powstrzymać namnażanie się wirusa. Nie mam żadnych wątpliwości natury medycznej co do podawania trzeciej dawki szczepień.
Mobilizacja zasobów
Na codziennie publikowanych przez MZ w internecie niebieskich planszach liczba łóżek dla chorych na covid rośnie w miarę potrzeb. Scenariusz rumuński zdaje się nam nie grozić. A jak to wygląda w realu?
– W niektórych placówkach oddziały internistyczne samoistnie przekształcają się w covidowe; po prostu przywożeni są tam zakażeni pacjenci, innych trzeba izolować – opisuje dr Łukasz Jankowski z warszawskiej izby lekarskiej. – W skali województwa mazowieckiego to na razie kilka przypadków, ale one świadczą o tym, że koordynacja przepływu chorych między placówkami działa słabo i że dla pacjentów przewidziano za mało łóżek.
Zwiększanie puli łóżek covidowych to niebagatelna operacja logistyczna. Utworzenie oddziału wymaga przesunięcia gdzie indziej np. interny, co wywołuje kaskadę kolejnych przesunięć: ortopedia zabiera łóżka chirurgii itd. Niedostępna staje się część sprzętu. Zaczynają się sypać terminy zabiegów planowych.
– Sposób mobilizacji zasobów na potrzeby rosnącej liczby pacjentów praktycznie się nie zmienił od poprzednich fal pandemicznych – uważa Tadeusz Jędrzejczyk. – Oznacza to, że w rejonach najbardziej dotkniętych, szczególnie w województwie lubelskim, leczenie pacjentów z covidem odbywa się kosztem innych. Tego zaś, po doświadczeniach z poprzedniej jesieni i wiosny, można było uniknąć. W części kraju już doszło do „zatkania się” systemu ochrony zdrowia. Scenariusz, według którego problem ten rozszerzy się na kolejne obszary, jest niemal pewny.
A jak wygląda raportowanie dla ministerstwa? – Podczas trzeciej fali na oddział, w którym pracowałem, zadzwonił pan z urzędu wojewódzkiego i spytał, ile mamy łóżek – wspomina dr Łukasz Jankowski. – Usłyszał: „Osiem, ale na podjazdach stoją już cztery karetki”. „Dobrze, wpisuję osiem”, padła odpowiedź.
Plansze z algorytmem
Polska nie dysponuje systemem, który pokazywałby w czasie rzeczywistym liczbę wolnych łóżek albo śledził drogę pacjenta, tak jak to ma miejsce w ruchu lotniczym. A wyzwania koordynacyjne bywają jeszcze bardziej skomplikowane. Jankowski: – Gdzie np. znaleźć oddział kardiologiczny dla zakażonego koronawirusem pacjenta, który ma przełom nadciśnieniowy? Przestawianie się systemu na walkę z covidem oznacza dla chorych tułanie się bez gwarancji, że zostaną gdzieś przyjęci. Pamiętam z czasu poprzedniej fali młodego pacjenta, który wymagał kolonoskopii i trafił ostatecznie z Warszawy do Szczecina. A nie mówimy przecież o badaniach z wyższej półki, tylko takich podstawowych dla diagnostyki. Ponadto za wiele świadczeń pacjenci muszą płacić z własnej kieszeni, bo system publiczny nie jest w stanie ich zapewnić.
– Lekarze pracujący w szpitalach niecovidowych żyją w ciągłym napięciu, bo nie wiedzą, czy ich placówka jest przewidziana do przekształcenia – mówi Jankowski. – Ale to nie wszystko: względnie spokojnego czasu między falami nie wykorzystano również na przeszkolenie personelu. Uznano, że doświadczenia poprzednich fal wystarczą. A to błąd, bo np. wciąż zmieniają się wytyczne dotyczące leczenia. Koledzy z Włoch mają w swoich szpitalach plansze ze schematami działań w zależności od tego, w której dobie choroby jest pacjent, w jakim stanie, jakie ma choroby współistniejące. To pozwala podejmować szybkie decyzje. Chodzi po prostu o wystandaryzowanie leczenia. W Polsce decydują o nim doświadczenia danego ośrodka i dostępność leków.
Inni eksperci zwracają uwagę, że chodzi tu nie tylko o kwestie medyczne. Lekarze czy pielęgniarki np. z oddziałów pediatrycznych czy ortopedycznych, na co dzień niestykający się z ciężko chorymi i umierającymi pacjentami, po pracy na oddziałach covidowych przeżywają nawet załamania psychiczne.
Jankowski obserwuje wśród lekarzy narastające zniechęcenie. – Jej przyczyny to mizeria systemowa, nieustannie zmieniane zalecenia, brak szacunku ze strony rządzących, groźby, że zostaniemy wykreśleni z listy wolnych zawodów – wymienia. – W efekcie wielu stwierdziło, że ma tego dosyć i zaczęło odchodzić ze szpitali. Stracili dodatki covidowe, ale uwolnili się od nieustannego napięcia. Przyczyną kryzysu kadrowego jest nie tylko niedofinansowanie ochrony zdrowia, ale panująca w niej atmosfera. Kiedy 22 października Naczelna Rada Lekarska zaapelowała, żeby lekarze nie pracowali dłużej niż 48 godzin tygodniowo, minister Niedzielski uznał to za przejaw braku odpowiedzialności.
Fasada
Obecnie w Polsce działa 16 szpitali tymczasowych, a minister Niedzielski zapewnia, że „w gotowości jest 7 szpitali pasywnych” (czyli gotowych w każdej chwili do przekształcenia się w covidowe). Łukasz Jankowski patrzy na to krytycznie. – Odpowiedzią na wyzwania pandemii jest raczej takie rozwiązanie, jak szpital modułowy postawiony w pobliżu Wojskowego Instytutu Medycznego na Szaserów – mówi. – Korzysta on z istniejącej infrastruktury tlenowej, a do szpitali tymczasowych tlen trzeba dowozić w butlach. W szpitalu modułowym jest sala operacyjna, dostęp do wszystkich specjalistów, do diagnostyki. Jeśli trafi się pacjent z zapaleniem wyrostka, można go operować. A w szpitalu tymczasowym nie ma dostępu do chirurgii. Jeśli szpital modułowy można było wybudować w osiem tygodni, dlaczego nie zdecydowano o pójściu w tym kierunku w skali kraju?
Jankowski negatywnie ocenia całą strategię antyepidemiczną państwa. – W postępowaniu władz widzę ostrożność, by nie narażać się pewnym grupom wyborców. Narodowy Program Szczepień okazał się niewypałem. Nie tylko nie osiągnęliśmy odporności populacyjnej, ale w niektórych regionach, jak w Lubelskiem, poziom wyszczepialności jest krytycznie niski.
Według Tadeusza Jędrzejczyka wciąż jednak warto myśleć o zdecydowanych zachętach do szczepień. – Choć efekt i tak pojawi się dopiero przy naturalnym opadnięciu fali, ale akcja szczepień przyspieszy ten proces i zmniejszy liczbę zachorowań endemicznych, już po jej wygaśnięciu. Także egzekucja obostrzeń sanitarnych jest już spóźniona i nie zapobiegnie zablokowaniu się szpitali. Innymi słowy: brak działań sprawi, że liczba ofiar będzie liczona w tysiącach przedwczesnych zgonów, których moglibyśmy uniknąć.
A ilu ludzi może uśmiercić czwarta fala? – Według jednej ze scenariuszowych prognoz ICM od października do lutego 2022 r. nastąpi wzrost zgonów według najbardziej optymistycznego wariantu o 9 tys., a najbardziej pesymistycznego: o 34 tys. – mówi Rafał Halik. – Według tego modelu w szczycie fali może być nawet ponad 28 tys. hospitalizowanych, a najlepszym przypadku 12 tys.
Maseczka na cmentarzu
Łukasz Jankowski zauważa, że narracja władzy skupia się na kwestii karania, np. za brak maseczek, tymczasem niespójna jest cała strategia informacyjna: – Nie podaje się, ilu jest zaszczepionych i niezaszczepionych wśród hospitalizowanych.
Istotnie, Ministerstwo Zdrowia nie korzysta z oczywistej, wydawałoby się, okazji, by za pomocą danych epidemicznych dowodzić skuteczności szczepień. W nieregularnych odstępach czasu na ministerialnym Twitterze pojawiają się tylko chaotycznie dobierane dane, takie jak te z 22 października: „Zaledwie 0,17 proc. w pełni zaszczepionych zostało zakażonych”, „Wśród wszystkich zgonów osób zakażonych koronawirusem 2,19 proc. stanowiły osoby zaszczepione”. Według Rafała Halika takie informacje są zbyt wyrywkowe: do analizy potrzebne są pełne dane, zawierające przekroje płci, wieku itd.
Nietrudno o inne przykłady niespójności informacyjnej. 25 października prof. Andrzej Horban, główny doradca premiera ds. COVID-19, powiedział w radiowej „Trójce” (cytat dosłowny): „Cmentarze zwykle są na świeżym powietrzu. Jeżeli będziemy przestrzegali zasad [zachowania odstępu] 1,5-2 m od siebie, to nawet nie jesteśmy entuzjastami noszenia masek na świeżym powietrzu”. 27 października minister zdrowia Adam Niedzielski podczas konferencji prasowej ogłosił: „Apeluję do wszystkich, aby (...) stosować maseczki również na cmentarzach. (...) Liczba ludzi, którzy pojawiają się w miejscach pamięci, jest bardzo duża, pojawia się tłok, trudno o zachowanie dystansu”.
Czego jeszcze zaniechał rząd? Np. prac nad przepisami umożliwiającymi pracodawcom sprawdzenie, czy ich pracownicy się zaszczepili. Nie wprowadzono też obowiązku legitymowania się w punktach usługowych, kinach czy restauracjach tzw. paszportami covidowymi, czyli elektronicznymi potwierdzeniami przebytego szczepienia lub aktualnego testu na covid. We Francji dzień po tym, jak zapowiedziano ich wprowadzenie, na szczepienie zapisał się prawie milion chętnych.
Nawet Ministerstwo Zdrowia nie ukrywa, że poprzednie fale pandemiczne spowodowały ogromne w skali kraju zaniedbania w diagnozowaniu i leczeniu innych chorób, nie mówiąc już o zgonach spowodowanych brakiem dostępu do pomocy medycznej [pisaliśmy o tym w tekście „Oddział zamknięty”, „TP” 20/2021]. Już w styczniu mówiło się o tym, że spłacanie tzw. długu zdrowotnego to zadanie na lata. Tym bardziej dziwi beztroska, z jaką zmarnowano ostatnie cztery miesiące. ©℗
„Tygodnik Powszechny” – jedyny polski tygodnik społeczno-kulturalny.
30 tys. Czytelniczek i Czytelników. Najlepsze Autorki i najlepsi Autorzy.
Wspólnota, która myśli samodzielnie.